
|
Официальный сайт Стоматологической Ассоциации России |

|
||
Конкурс «На самый интересный клинический случай 2017»
Клинический случай № 11
Ортопедическая реабилитация пациента
со злокачественным новообразованием орофарингеальной зоны
Совершенствование методов хирургического лечения пациентов со злокачественными новообразованиями (ЗНО) орофарингеальной зоны (ОФЗ) способствует повышению процента положительных прогнозов. Однако, стоматологическая ортопедическая помощь пациентам с послеоперационными дефектами представляет большие трудности ввиду сложной анатомической вариабельности остаточных структур, наличия неоднородного слоя рубцово-измененной ткани в области протезного поля, ограничения или нарушения основных функций ОФЗ, а также отсутствия междисциплинарного подхода к лечению.
В апреле 2017 года пациентка В., 32 года обратилась в стоматологическую поликлинику с жалобами на наличие новообразования на небе справа, сопровождающееся болью в области зубов верхней челюсти справа.
Из анамнеза: впервые заметила новообразование в ноябре 2016 года. Самостоятельно за помощью к онкологу не обращалась. В марте 2017 года отметила более интенсивный рост новообразования, в связи с чембыла направлена на консультации к стоматологу-хирургу, затем коториноларингологу.
Объективно: кожный покров обычной окраски. Конфигурация лица не изменена. Регионарные лимфатические узлы не увеличены. Слизистая оболочка бледно-розового цвета, умеренно увлажнена. Маргинальная часть десны отечна, гиперемирована. На слизистой оболочке твердого неба визуализируется опухоль, распространяющаяся от зуба 1.7 до 1.1; размерами 3х4 см; плотная, с неровной поверхностью, болезненная при пальпации. Открывание рта – свободное, безболезненное. Движение суставных головок безболезненное, синхронное. Пальпация жевательных мышц безболезненная. Прикус фиксированный, ортогнатический. Кариес коронковой части зубов 1.7, 1.4, 2.4, 2.7, 3.8, 4.7. Зубные отложения в области всех присутствующих зубов.
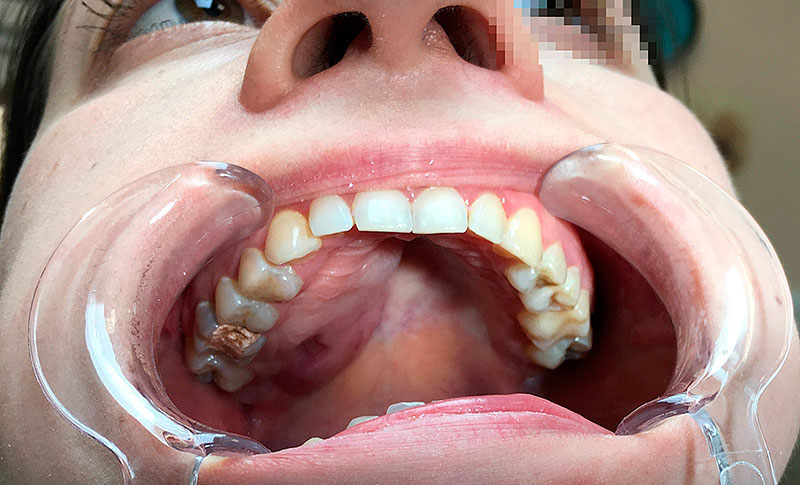
Рисунок 1. Вид полости рта пациентки В. до лечения.
По данным компьютерной томографии:картина характерна дляопухолевого процесса в области верхней челюсти справа с костной деструкцией;патологическое образование 31x36x29мм в области верхней челюсти справа, распространяющееся на альвеолярный отросток, твердое небо, резцовую кость, нижние отделы правой верхнечелюстной пазухи и полости носа с их деструкцией.
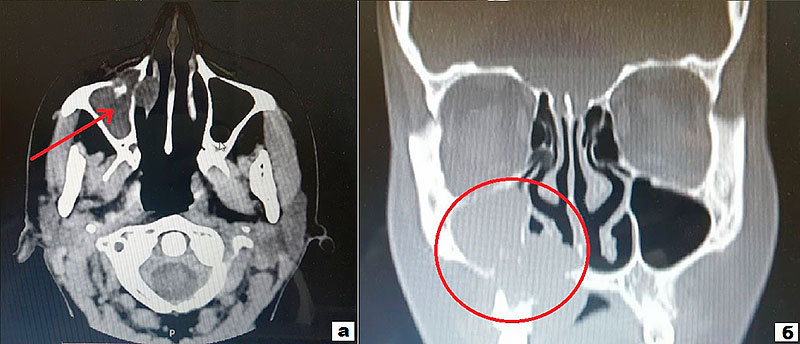
Рисунок 2. Срезы компьютерной томограммы (КТ) структур головного мозга и лицевого скелета пациентки В.
а – поперечный срез КТ (стрелкой указано расположение новообразования);
б – продольный срез КТ (указана область локализации новообразования).
Заключение совместного осмотра челюстно-лицевого хирурга и онколога: рекомендована орофациальная резекция правой верхней челюсти, включая зубы 1.7 – 1.1, с последующим лучевым лечением.
В плане комплексного стоматологического лечения пациентке была предложена ортопедическая реабилитация в несколько этапов:
1. В качестве предоперационной подготовки: санация полости рта; изготовление индивидуальной временной каппы на верхнюю челюсть, изготовление индивидуальной оттискной ложки.
2. Непосредственно по окончанию хирургической операции: наложение индивидуальной каппы для возможности частичного восполнения основных функций челюстно-лицевой области(ЧЛО) и защиты тампонированной области резекции.
3. В качестве послеоперационного лечения – изготовление в ранние сроки послеоперационного периода (1 нед) резекционного обтуратора на верхнюю челюсть с удерживающими кламмерами для максимального восстановления основных функций ЧЛО
Для реализации плана комплексной стоматологической реабилитации пациентке в предоперационный период проведена санация полости рта. До хирургического лечения опухоли с обеих челюстей были получены оттиски стандартными оттискными ложками посредством нанесения на них альгинатной массы. На полученной в зуботехнической лаборатории гипсовой модели верхней челюсти определены границы резекции, согласно плану хирургического противоопухолевого лечения, с последующим фантомным препарированием. По полученным анатомическим данным были изготовлены: индивидуальная каппа для возможности наложения непосредственно на операционном столе, а также индивидуальная ложка для получения функционального оттиска с целью опосредованного изготовления резекционного обтуратора на верхнюю челюсть. Также, до операционного лечения были определены основные анатомические и антропометрические ориентиры нижней трети лица.
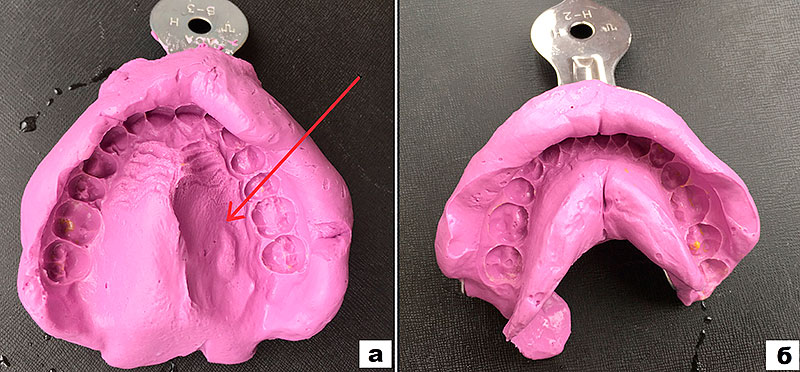
Рисунок 3. Анатомические оттиски челюстей пациентки В.
а – оттиск верхней челюсти (стрелкой указано негативное отображение новообразования);
б – оттиск нижней челюсти.
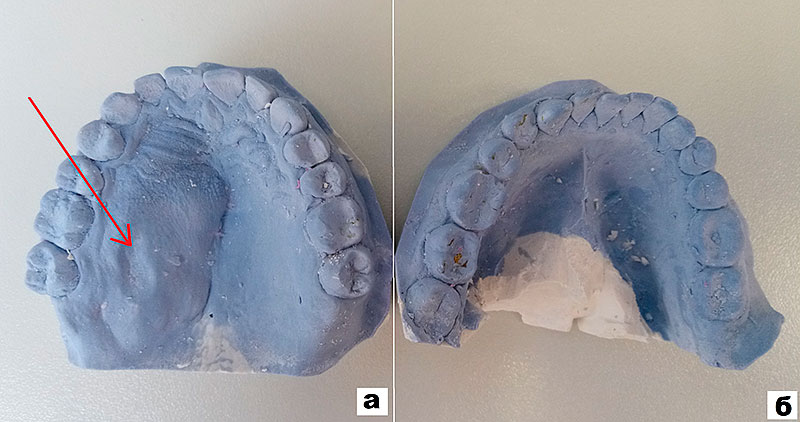
Рисунок 4. Гипсовые модели челюстей пациентки В. до хирургического лечения:
а –модель верхней челюсти (стрелкой указано отображение новообразования);
б –модель нижней челюсти.
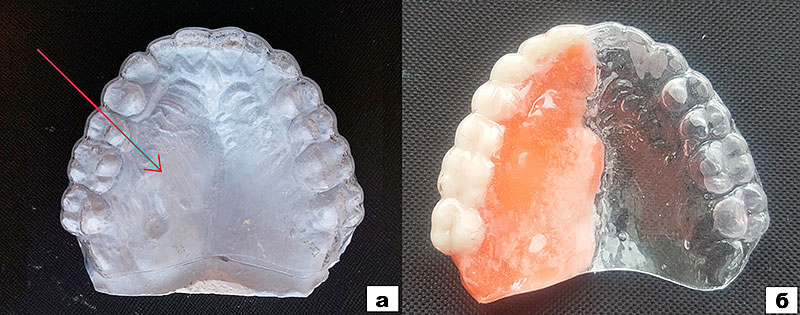
Рисунок 5. Индивидуальная каппа на верхнюю челюсть:
а – каппа на гипсовой модели, изготовленная методом вакуумпрессования на аппарате Plastvac-7 из биоинертного материала PET-G (стрелкой указана локализация новообразования);
б – каппа с имитацией отсутствующих зубов верхней челюсти справа и слизистой оболочки неба с помощью самотвердеющей пластмассы с красителями.
После хирургического лечения на операционном столе произведено наложение изготовленной заранее индивидуальной каппы для возможности частичного восполнения основных функций ЧЛО и защиты тампонированной области резекции.
Морфологическая верификация резецированного макропрепарата:аденокистозный рак слюнной железы с прорастанием в мышечную ткань, верхнечелюстную пазуху и верхнечелюстную кость. В краях резекции опухолевый рост не обнаружен.
Клинический диагноз: аденокистозный рак твердого неба T3N0M0 (III стадия) справа. Резекция правой верхней челюсти с опухолью, послеоперационный дефект верхней челюсти справа.
В плане послеоперационного стоматологического лечения пациентке предложено изготовление резекционного обтуратора на верхнюю челюсть с удерживающими кламмерамив ранние сроки (1 нед).
В связи с этим пациентка В., 32 года повторно обратилась в стоматологическую поликлинику для продолжения ортопедического лечения.
Объективно: кожный покров обычной окраски. Конфигурация лица изменена за счет послеоперационного дефекта верхней челюсти справа. Регионарные лимфатические узлы справа увеличены. Слизистая оболочка полости рта в области дефекта гиперемирована, умеренно увлажнена. Имеется сообщение ротовой и носовой полостей. Пальпация области дефекта болезненная. Открывание рта ограниченов пределах 2 см. Движение суставных головок болезненное, синхронное. Прикус фиксированный, ортогнатический.

Рисунок 6. Фото пациентки В. после резекции верхней челюсти справа:
а – вид спереди (наблюдается отечность челюстно-лицевой области справа);
б – фото в профиль.
Окончательный клинический диагноз: аденокистозный рак твердого неба T3N0M0 (IIIстадия) справа. Резекция правой верхней челюсти с опухолью, послеоперационный дефект верхней челюсти справа. Частичное отсутствие зубов верхней челюсти (II класс по Кеннеди), генерализованный катаральный гингивит слизистой оболочки обеих челюстей. Приобретенная контрактура нижней челюсти средней степени тяжести. Жевательная эффективность по Оксману 47%.
Изготовление индивидуальной каппы на верхнюю челюсть обеспечило возможность приема и глотания щадящей пищи, частично восстановлена речевая функция. Прием твердой пищи ограничен.
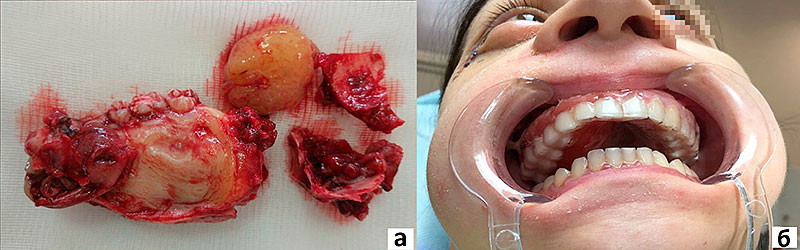
Рисунок 7. Фото пациентки В. после хирургического лечения:
а – макропрепарат резецированной верхнечелюстной кости;
б – вид полости рта с индивидуальной каппой, наложенной непосредственно на операционном столе.
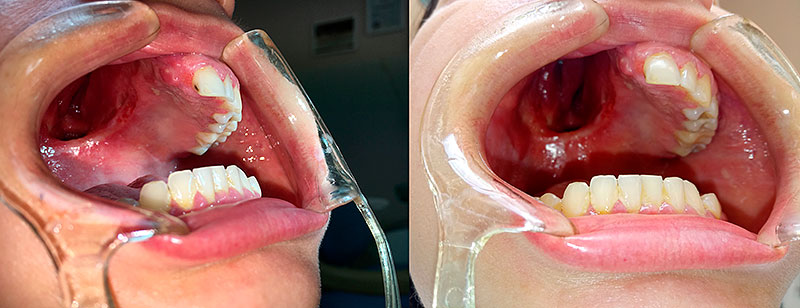
Рисунок 8. Фото полости рта пациентки В. через 7 дней после использования индивидуальной каппы.
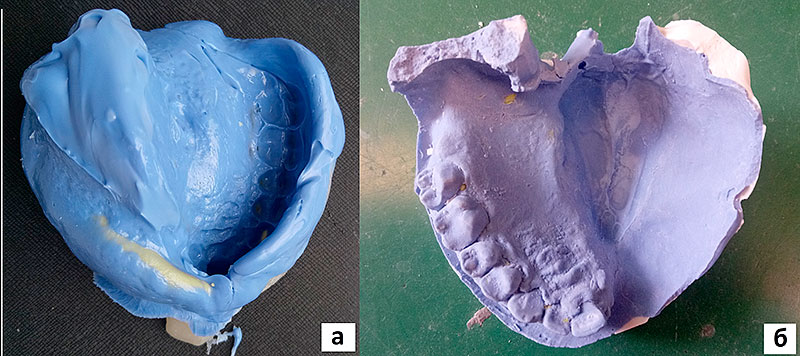
Рисунок 9. Этапы изготовления протеза:
а – функциональный оттиск верхней челюсти пациентки В., полученный с использованием А–силиконовой массы и индивидуальной ложки;
б – гипсовая модель верхней челюсти после хирургического вмешательства.
Отличительной особенностью конструкции изготовленногорезекционного обтуратора на верхнюю челюсть является использование пуговчатых (ортодонтических)кламмеров для дополнительной ретенции в межзубных промежутках оставшихся зубов верхней челюсти. Выбор вышеуказанных кламмеров обусловлен отсутствием выраженных экваторов коронковых частей зубов, что ограничивает использование гнутых кламмеров.

Рисунок 10. Вид готовогорезекционного обтуратора верхней челюсти:
а – сверху; б–спереди.
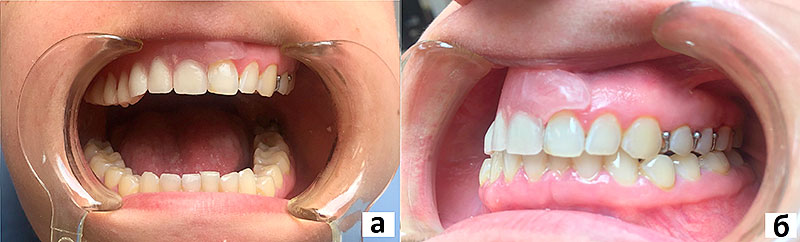
Рисунок 11. Резекционный обтуратор верхней челюсти в полости рта пациентки В.:
а – вид с открытым ртом;
б – вид кламмеров в положении центральной окклюзии.
Со слов пациентки ортопедическая конструкция протеза способствовала нормализации жевательной и эстетической функций, дыхания и глотания, восстановлению речи. Жевательная эффективность по Оксману равна 73%.
В связи с отсутствием выраженных экваторов коронковой части зубов, используемых для кламмерной ретенции, в конструкции протеза использованы пуговчатые (ортодонтические) кламмера с фиксацией в межзубных промежутках зубов 2.3 – 2.7. Данный вид кламмерной фиксации является более щадящим для эмали, ослабленной лучевым лечением.
Также, со слов пациентки, использование каппы на промежуточномортопедическом этапеспособствовало лучшей адаптационной способности к последующему протезу.
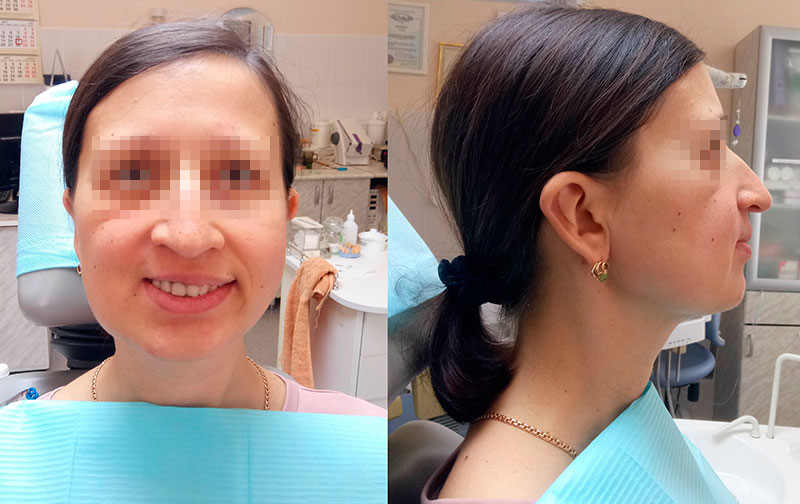
Рисунок 12. Фото пациентки В. через 3 месяца после окончания ортопедической реабилитации.
Для мониторинга качества жизни пациентки были использованы шкалы оценки стоматологического и общесоматического статуса: OHIP–14 (OralHealthImpactProfile), FACT–H&N (FunctionalAssessmentofCancerTherapy–HeadandNeckCancer), QLQ–C30 H&N35 (EORTC Qualityoflife–HeadandNeckCancer), SF–36 (ShortForm–36), Карновского, ECOGPerfomanceStatus и EORTC – QLQ–C30 (EORTC Qualityoflife).
Субъективная оценка качества жизни пациентки показала хорошее состояние до лечения, плохое – после хирургического лечения, неудовлетворительное – после ортопедического лечения посредством каппы, удовлетворительное – после замещения дефекта протетической конструкцией.
Динамика значений по всем шкалам свидетельствует о сопряженной зависимости уровня значений качества жизни пациентки от методов стоматологического ортопедического лечения.

Рисунок 13. График изменения общесоматического состояния пациентки В. по шкале Карновского.
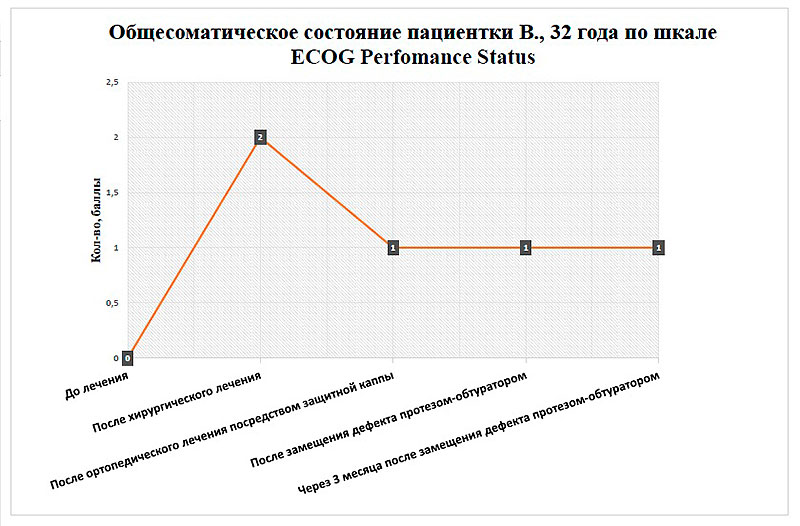
Рисунок 14. График изменения общесоматического состояния пациентки В. по шкале ECOGPerfomanceStatus.
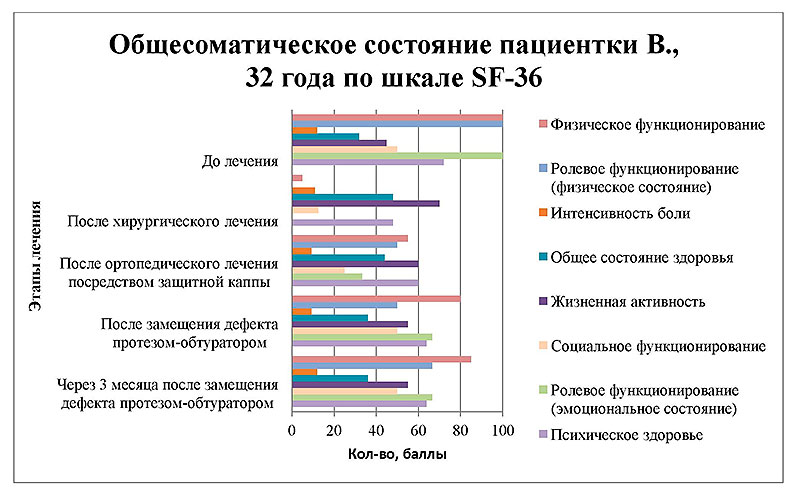
Рисунок 15. Диаграмма изменения общесоматического состояния пациентки В. по шкале SF-36.

Рисунок 16. Диаграмма изменения общесоматического состояния пациентки В. по шкале QLQ-C30.
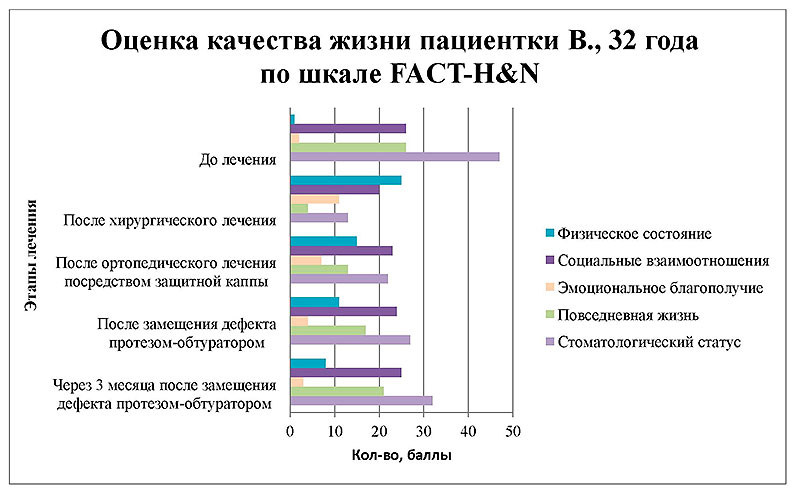
Рисунок 17. Диаграмма изменения общесоматического состояния и стоматологического статуса пациентки В. по шкале FACT-H&N.
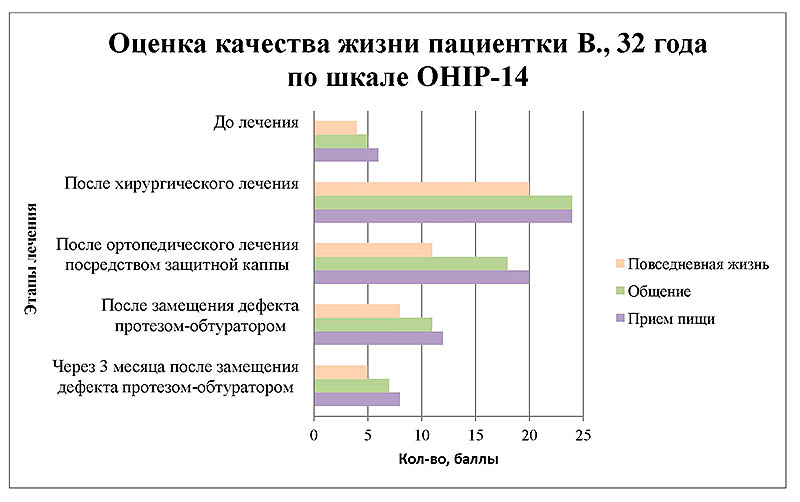
Рисунок 18. Диаграмма изменения стоматологического статуса пациентки В. по шкале OHIP-14.
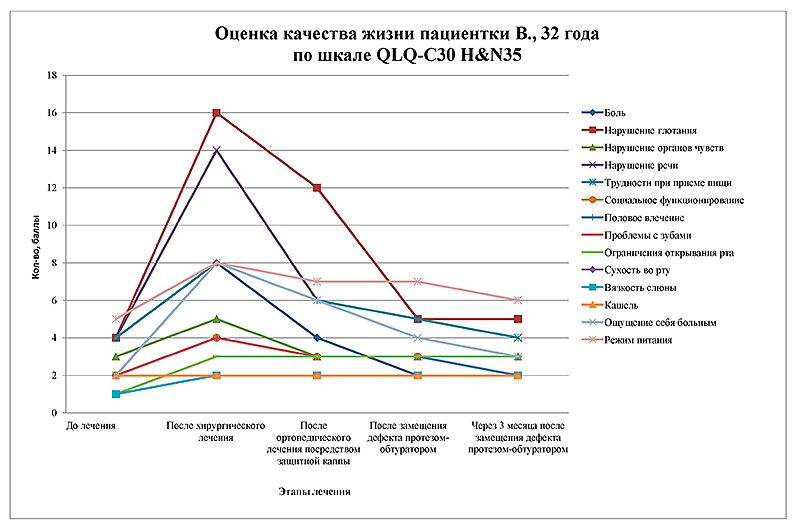
Рисунок 19. График изменения стоматологического статуса пациентки В. по шкале QLQ-C30 H&N35.
Проанализированные данные на этапах до лечения, после хирургического лечения с одномоментным наложением индивидуальной каппы, после замещения дефекта резекционным обтуратором и через 3 месяца после окончания ортопедической реабилитации по всем шкалам свидетельствуют о сопряженной зависимости общесоматического состояния и стоматологического здоровья отиспользования индивидуальной каппы в плане непосредственного протезирования на операционном столе, что способствует частичной нормализации основных функций ОФЗ на этапах противоопухолевого лечения и в последующем повышает адаптационную способность к изготовлению постоянных восстанавливающих протетических конструкций.
Использование в конструкции резекционного обтуратора пуговчатых (ортодонтических) кламмеров обеспечило хорошую фиксацию протеза в полости рта при невыраженных экваторах коронковых частей, а также оказало более щадящее воздействие на эмаль, деминерализованную после лучевого лечения.
Таким образом, междисциплинарный подход к лечению пациентки с аденокистозным раком твердого неба позволил составить план комплексного стоматологического лечения и реализовать ортопедическую реабилитацию в полном объеме, что позволило восполнить утраченные функции челюстно-лицевой области, такие как речь, дыхание, прием пищи и эстетику, оказывая положительное влияние на качество жизни на этапах противоопухолевого лечения.
| © E-Stomatology, Все права защищены 2001 - 2026 | |
| Информация на этом сайте предназначена для профессионалов: врачей, ассистентов, зубных техников, гигиенистов |