|
Официальный сайт Стоматологической Ассоциации России |

|
||
Конкурс «На самый интересный клинический случай 2024»
Клинический случай № 2
Политравма, вызванная нападением медведя на человека, с благоприятным исходом
Пациент С., 42 года доставлен санитарной авиацией в отделение челюстно-лицевой и пластической хирургии (ЧЛПХ).
Анамнез
Со слов врача сан. авиации и пациента травму получил в лесу. 18 сентября 2023 в 11:00 при заготовке кедрового ореха произошло нападение медведя. Сначала медведь разгрыз левую руку, которой мужчина прикрывал лицо. После придавил его тело лапой к земле и принялся грызть лицо, затем попытался вскрыть мозговой отдел черепа о чём свидетельствовали 4 борозды от клыков по 2 на лобной и 2 затылочной костях черепа. Во время схватки мужчина оставался в сознании. После того как перестал сопротивляться медведь оставил его. Подождав около 10 минут, самостоятельно поднялся, убедившись в отсутствии хищника поблизости, отправился в сторону лагеря, где был вызван вертолёт со спасательной службой.
Спустя 9 часов 30 минут пациент доставлен в приёмный покой Республиканской клинической больницы г. Абакана. Выполнена спиральная компьютерная томография всего тела. Осмотрен дежурным реаниматологом (диагностирован травматический, геморрагический шок), травматологом (диагностированы открытые переломы левой верхней конечности), нейрохирургом (исключена черепно-мозговая травма), общим хирургом (исключена травма внутренних органов, диагностированы множественные укушенные раны туловища и конечностей), челюстно-лицевым хирургом. Ввиду значительного повреждения костей и мягких тканей челюстно-лицевой области принято решение госпитализировать пациента в отделение челюстно-лицевой и пластической хирургии. Профилактически пациенту введены: вакцина антирабическая культурная концентрированная очищенная инактивированная КОКАВ, АНАТОКСИН столбнячный очищенный адсорбированный жидкий (АС-анатоксин).
Данные объективного осмотра:
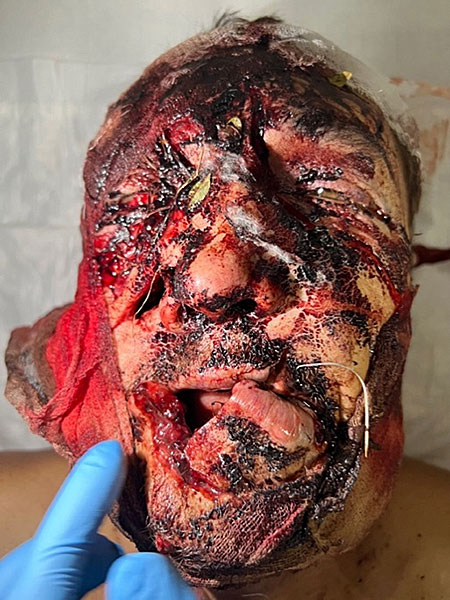
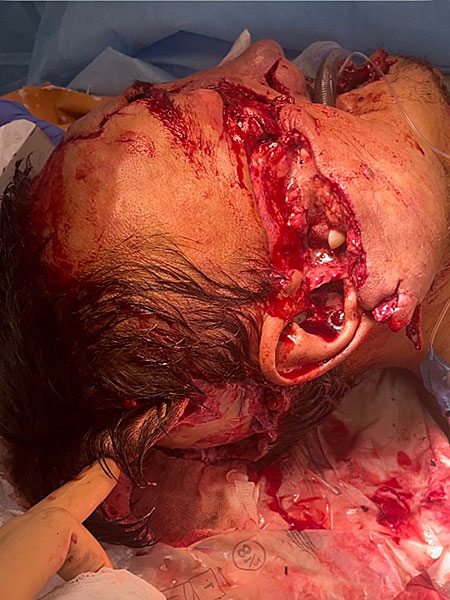
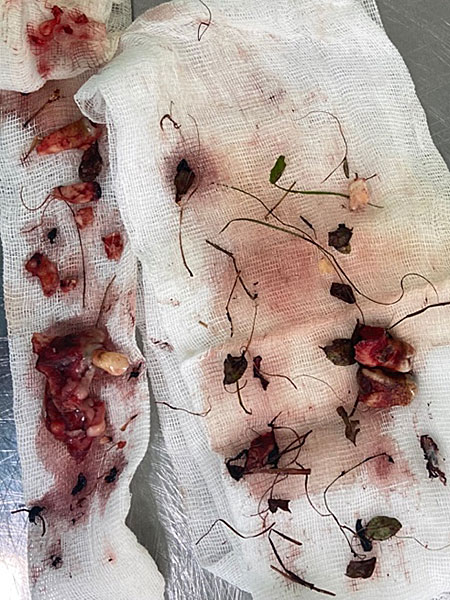
При внешнем осмотре определялось нарушение конфигурации лица за счёт множественных ран: укушенные раны лобной, окологлазничных областей с обеих сторон, подглазничной, скуловой, околоушно-жевательной областей, крыла носа справа, околоушно-жевательной области слева, верхней и нижней губ. Скальпированная рана затылочной области. Раны имели загрязнения в виде песка, сена, хвои, травы, листьев, мёртвых насекомых (рис. 1). В щёчно-скуловой области справа рана имела лоскутный характер с проникновением в полость рта. На дне раны визуализировались: частично разволокнённый лицевой нерв; околоушная слюнная железа (слюнной проток железы не визуализировался); мимические мышцы, имевшие нарушения целостности; осколки верхней челюсти с зубами; фрагменты скуловой кости. Правая скуловая кость была сломана, её перелом носил оскольчатый характер со значительным смещением фрагментов. Также через рану визуализировалась носовая область, целостность костей которой также была нарушена. Рана в левой околоушно-жевательной области имела полулунную форму, дно раны было заполнено околоушной слюнной железой. В полости рта слизистая нёба была разорвана на несколько частей. Ввиду загрязнения ран, определить их направление не представлялось возможным. Гайморовые пазухи имели сообщение с полостью рта из-за отсутствия альвеолярного отростка. Альвеолярные и частично нёбные отростки верхней челюсти свободно лежали на языке, не имели связи со слизистой оболочкой верхней челюсти. Фронтальный отдел альвеолярного отростка вместе с зубами 1.1, 2.1 был ротирован и смещён в область мягких тканей левой щеки. Слизистая оболочка щёк и преддверия полости рта имела множественные лоскутные раны, сообщающиеся с внешней средой (рисунок 1А).
 |
 |
|---|---|
| A | B |
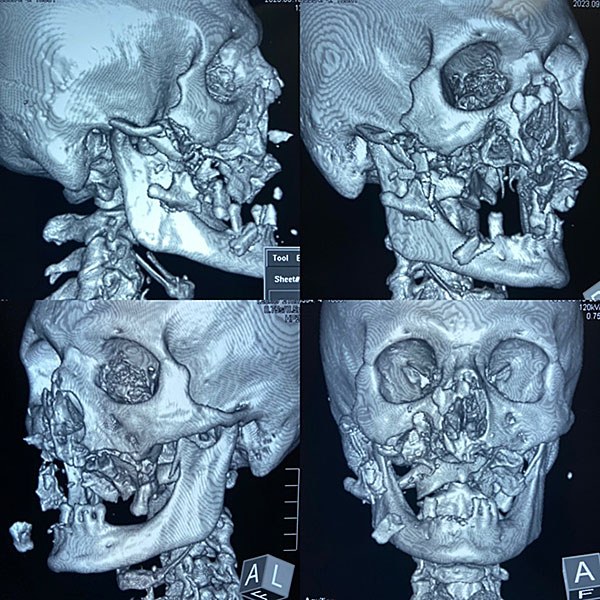
Рисунок 1. А - Раны мягких тканей лица; В - спиральная компьютерная томография костей черепа на момент поступления.
Данные лучевой диагностики (рисунок 1В):
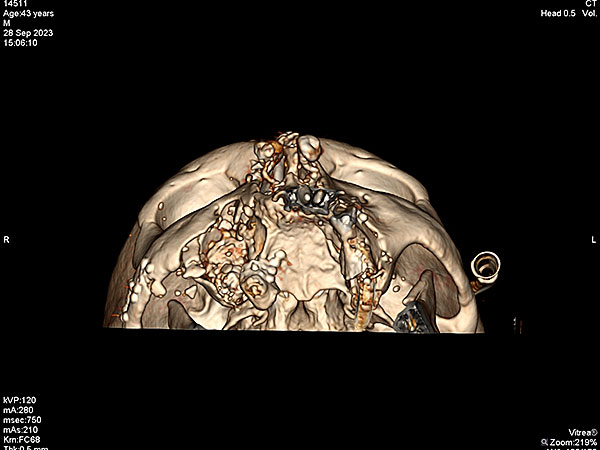
По данным СКТ от 18.09.2023 №12905: В веществе головного мозга очагов патологической плотности не выявлено. Боковые желудочки не расширены, симметричны. Субарахнаидальное пространство умеренно расширено. Смещения срединных структур мозга не выявлено. Область турецкого седла не изменена.
Определяется перелом правой скуловой дуги со смещением под углом. Многооскольчатый перелом альвеолярного отростка верхней челюсти слева со смещением костных фрагментов кнутри и книзу. Многооскольчатый перелом передней, нижней и латеральной стенок правой гайморовой пазухи со смещением костных фрагментов в полость пазухи до 18 мм, а также латерально. Перелом нижней стенки левой гайморовой пазухи (в полости геморрагический субстрат до 5 мм толщиной). Оскольчатый перелом костей носа со смещением. Перелом венечного отростка нижней челюсти слева с умеренным смещением. Подкожно в мягких тканях лица с обеих сторон, значительнее справа, правой затылочной и обеих теменных областях, определяется большое количество свободного газа.
ШОП, ГОП: Костной травматической патологии не выявлено. Дегенеративно-дистрофические изменения шейного и грудного отделов позвоночника.
ОГК: Лёгкие расправлены, очаговых и инфильтративных теней нет. Плевральные полости свободны. Костной травматической патологии на уровне сканирования нет.
ОБП: Свободного газа и жидкости в брюшной полости и полости малого таза нет. Со стороны паренхиматозных органов травматической патологии не выявлено.
Заключение: Множественные оскольчатые переломы лицевого скелета со смещением костных фрагментов. Подкожная эмфизема мягких тканей лица, теменных и правой затылочной областей. Гематосинусит слева.
Выставлен диагноз
Множественные укушенные травмы лица. Перелом скуловой кости справа со смещением. Травматическая ампутация верхней челюсти по Ле-Фор I. Оскольчатый перелом костей носа со смещением. Множественные укушенные раны лица без дефектов мягких тканей. Отрыв верхней прямой мышцы левого глаза. Разрыв Стенонова протока справа. Парез лицевого нерва справа. Скальпированная рана затылочной области. Множественные укушенные раны туловища и конечностей. Открытый многооскольчатый перелом нижней трети левой плечевой кости. Открытый перелом основания 1-2 пястных костей слева.Лечение
Операцию разделили на 5 этапов:
1. Первым этапом проведена первичная хирургическая обработка ран.
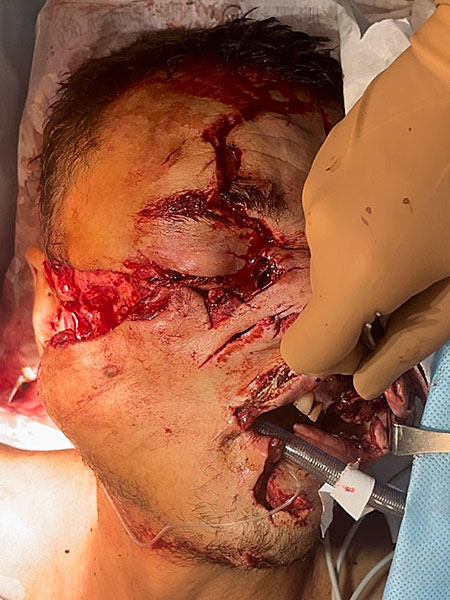
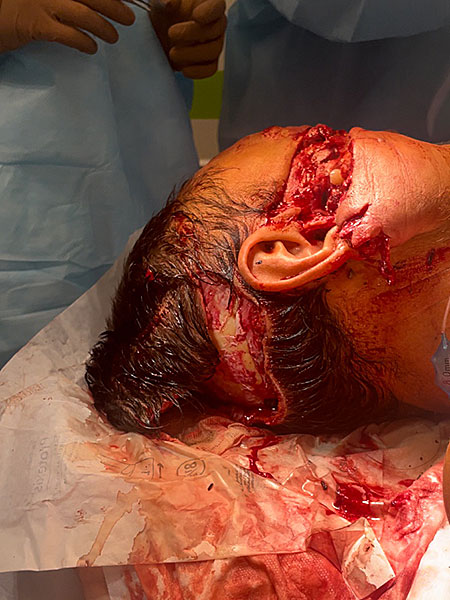
Удалены инородные предметы: листья, хвоя, трава, зубы верхней и нижней челюстей с мелкими осколками костей верхней челюсти (рис. 2).
 |
 |
|---|---|
| A | B |
 |
 |
| C | D |
Рисунок 2. Лицо после первичной обработки ран: A ; B ; С ; D.
2. Вторым этапом стояла задача восстановления лицевого скелета.
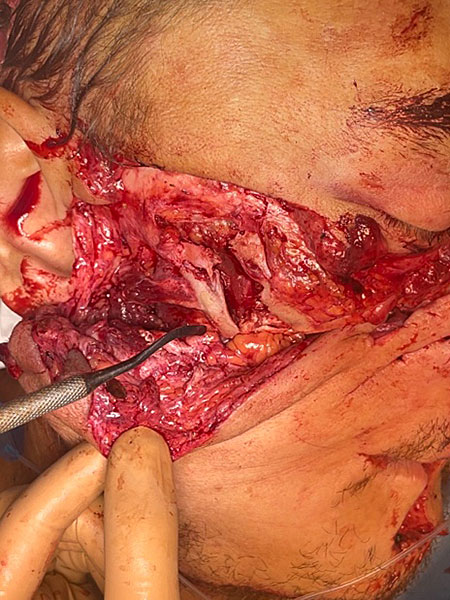
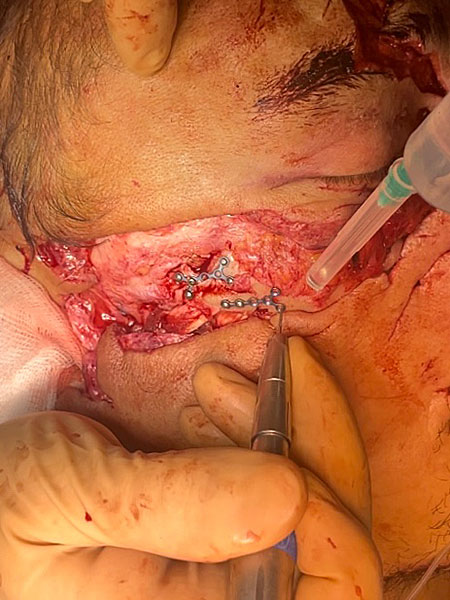
Ввиду хорошей визуализации правой скуловой кости через имеющуюся рану проведена репозиция и остеосинтез микро-пластинами и микро-винтами (в качестве пластин и винтов использовалась система фирмы КОНМЕТ). Также в анатомическое положение установлены смещённые и ротированные кости спинки носа, произведена фиксация на микро-пластины и микро-винты (рис. 3).
 |
 |
|---|---|
| A | B |
Рисунок 3. Правая скуловая кость до и после операции остеосинтез: A ; B .
3. Третий этап включал восстановление полости рта.
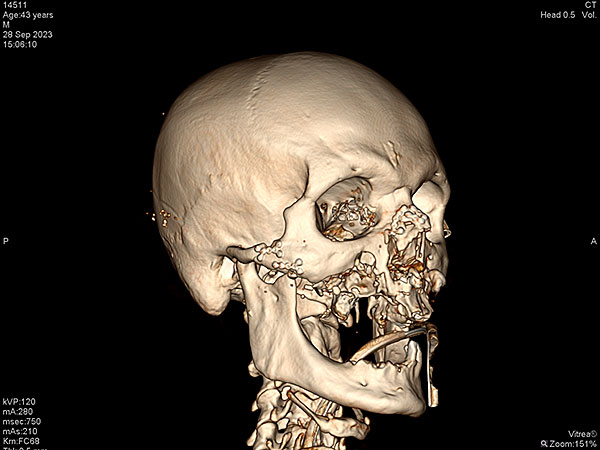
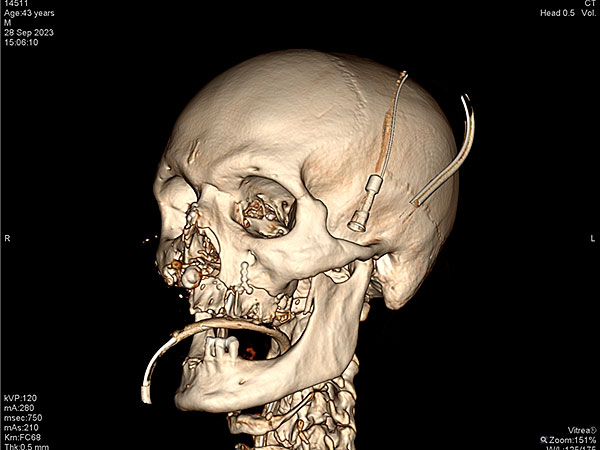
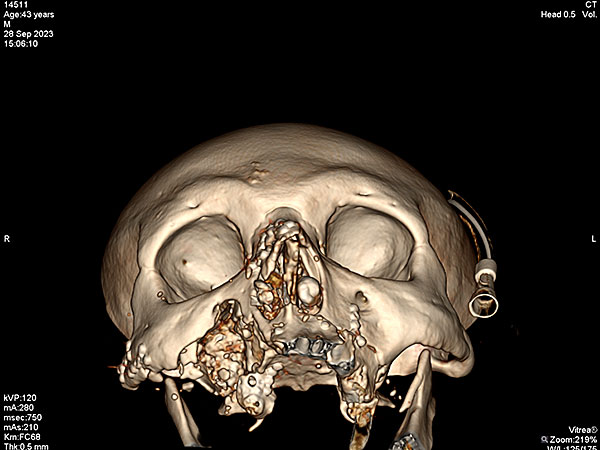
Из мягких тканей лица удалены свободно лежащие отломки альвеолярного отростка верхней челюсти. Три из них представляли ценность ввиду крупных размеров и анатомически важных ориентиров для последующих реконструктивных операций. Два бугра верхней челюсти и фронтальный участок альвеолярного отростка с сохранившимися в нём зубами 1.1, 2.1. Бугры верхней челюсти фиксированы на микро-пластины и микро-винты, фронтальный сегмент на 2 мини-винта (рис. 4). Произведено иссечение размозжённой, местами некротизированной слизистой оболочки полости рта. Через имеющие сообщения гайморовых пазух с полостью рта произведена тампонада первых при помощи турунды, смоченной йодоформом. Концы турунд выведены через искусственно-сформированные соустья в нижних носовых ходах с обеих сторон наружу. Выполнена пластика слизистой оболочки щёк таким образом, чтобы лоскуты полностью укрывали фиксированные фрагменты костей верхней челюсти. Во фронтальном отделе фиксированный фрагмент кости при сведении уцелевшей слизистой оболочки друг к другу оставался открытым. Диастаз между краями слизистой оболочки составлял около 1,0*1,7 см. На открытый участок кости принято решение подшить турунду смоченную йодоформом. На раны губ наложены швы. Таким образом удалось разграничить полость рта от наружной раны.
 |
 |
|---|---|
| A | B |
 |
 |
| C | D |
Рисунок 4. СКТ черепа после выполненной репозиции и остеосинтеза: A ; B ; С ; D.
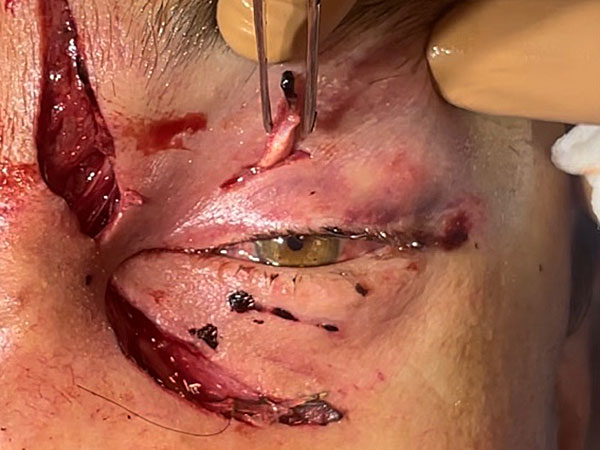
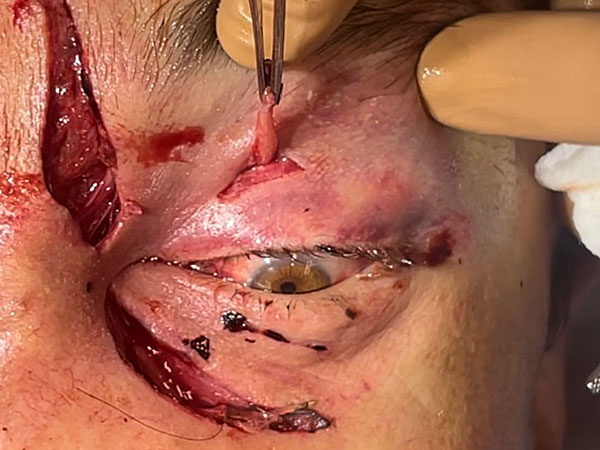
4. Четвёртым этапом выполнено восстановление глазодвигательной функции.
Произведена фиксация культи верхней прямой мышцы левого глаза к тарзальной пластинке левого верхнего века. Кожа ушита узловыми швами Surgic Pro 4/0 (рис. 5).
 |
 |
|---|---|
| A | B |
Рисунок 5 Верхняя прямая мышца левого глаза A ; B. .
5. Заключительным этапом пациенту восстановлена целостность мягких тканей лица и волосистой части головы.
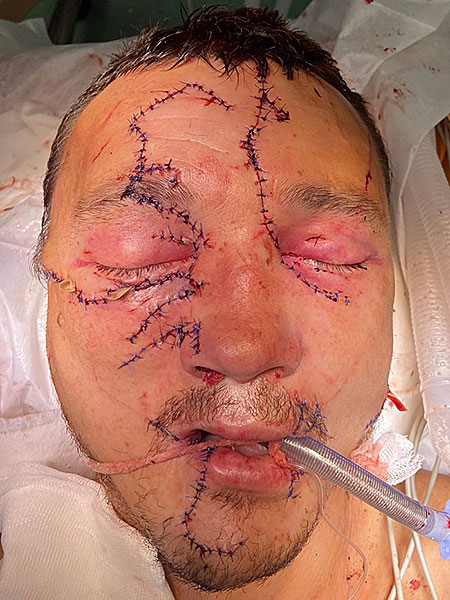
Сам этап занял 2/3 от общего времени операции. Капсулы околоушных желёз, мышцы и подкожная жировая клетчатка послойно ушиты Vicryl 4/0. На кожу наложены узловые швы Surgic Pro 4/0 (рис 6). Раны дренированы перчаточными выпускниками.
В ходе операции пациенту произведена трансфузия в объёме: эритроцитарная масса 686 мл и свежезамороженная плазма 580 мл.
Рисунок 6. Внешний вид пациента после первичной хирургической обработки ран, репозиции, фиксации лицевых костей и наложения швов.
Для мониторинга жизненно-важных функций, коррекции постгеморрагической анемии (за период пребывания в АИР всего перелито 1350 мл эритроцитарной массы), контроля мочевыделительной функции почек после операции пациент переведён в отделение анестезиологии и реанимации (АИР) на аппарате искусственной вентиляции лёгких (ИВЛ). На утро следующего дня снят с аппарата ИВЛ на самостоятельное дыхание через назо-трахеальную трубку, позже в этот же день проведена экстубация по показаниям. Пациенту для питания установлен назо-гастральный зонд. Для предупреждения развития слюнных свищей внутрь назначен Атропин с целью угнетения функций слюнных желёз.
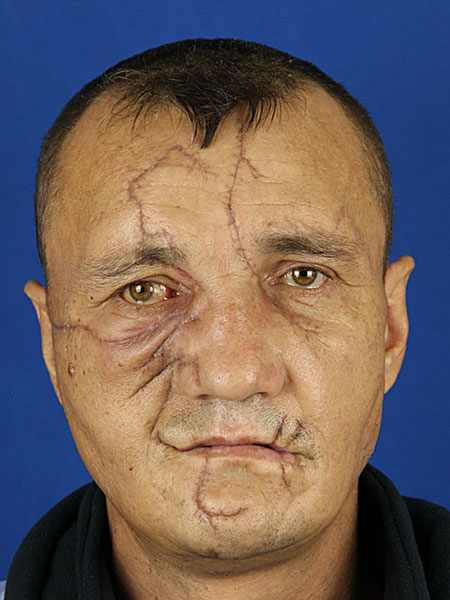
На 8 сутки после стабилизации состояния, нормализации выделительной функции почек пациент переведён из АИР в профильное отделение. Для предотвращения инфицирования ран полости рта пациенту оставлен приём пищи через назо-гастральный зонд. На этапе послеоперационного лечения у пациента сформировались слюнные свищи в области ран околоушных слюнных желёз, которые на 15 сутки от момента травмы самостоятельно закрылись. Отменён приём Атропина. Из-за расхождения швов в проекции альвеолярного отростка верхней челюсти с обеих сторон и целью предупреждения формирования ороантральных сообщений на 16 сутки проведена повторная операция пластики слизистой оболочки полости рта под ЭТН, операционные швы дополнительно закрыты турундами, смоченными йодоформом, турунды подшиты к слизистой оболочки полости рта. Произведено удаление ранее установленных турунд из гайморовых пазух. На 23 сутки пациент выписан в удовлетворительном состоянии на амбулаторное долечивание.
 |
 |
|---|---|
| A | B |
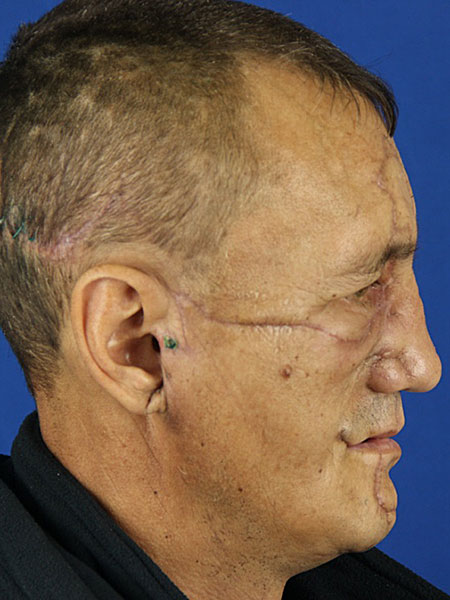
Рисунок 7. Лицо пациента спустя 1 месяц: A вид в профиль; B вид в анфас.
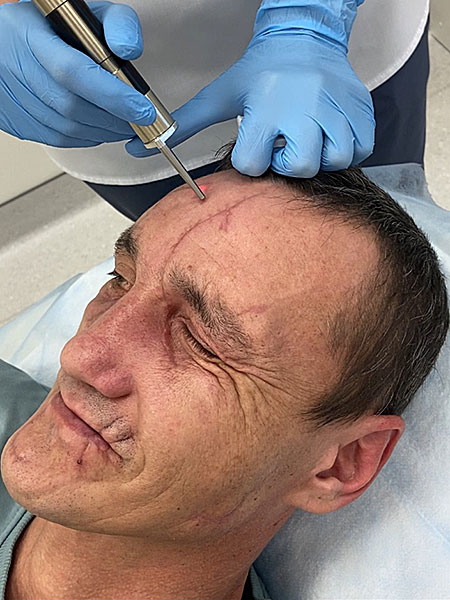
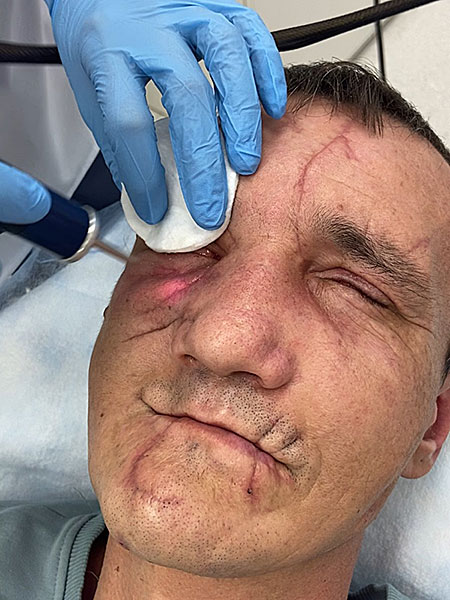
27 ноября 2023 для формирования нормотрофических рубцов врачом-косметологом проведён курс обработки рубцов неодимовым лазером (рисунок 8)
 |
 |
|---|---|
| Рисунок 8А. Обработка рубца в лобной области неодимовым лазером | Рисунок 8B. Обработка рубца в подглазничной области неодимовым лазером |
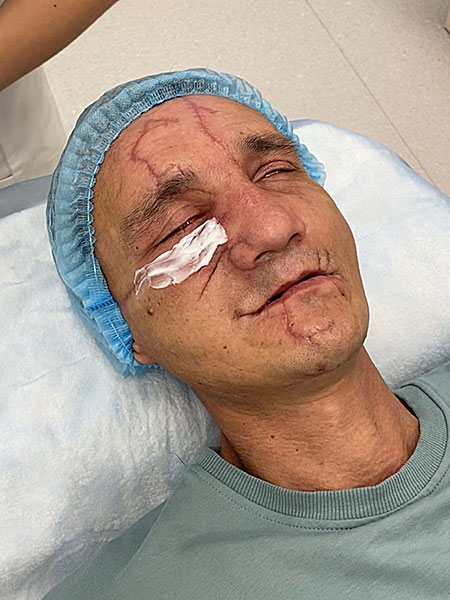
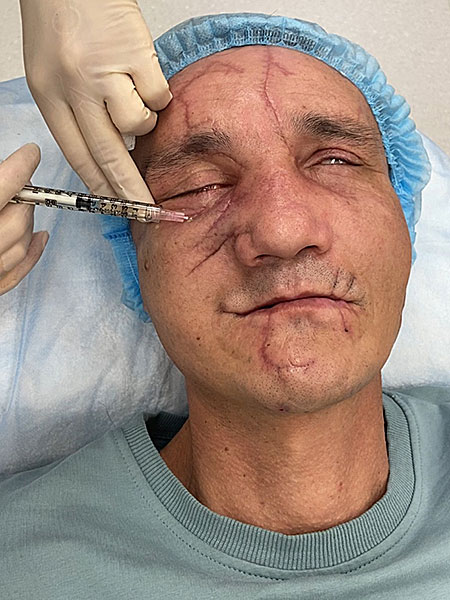
В область рубцов введён препарат на основе гетерогенной композиции, состоящей из микрочастиц "сшитого" коллагена животного происхождения, помещенных в гель, идентичного природному внеклеточному матриксу (рис. 9).
 |
 |
|---|---|
| A | B |
Рисунок 9. Обработка рубцов лазером, введение коллагена: A ; В .
12 декабря 2023 пациент повторно госпитализирован в отделение челюстно-лицевой и пластической хирургии в плановом порядке с диагнозом: хронический посттравматический остеомиелит верхней челюсти.
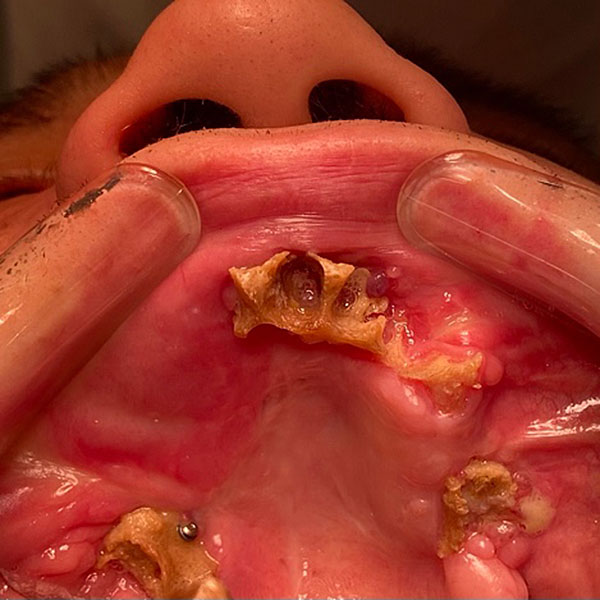
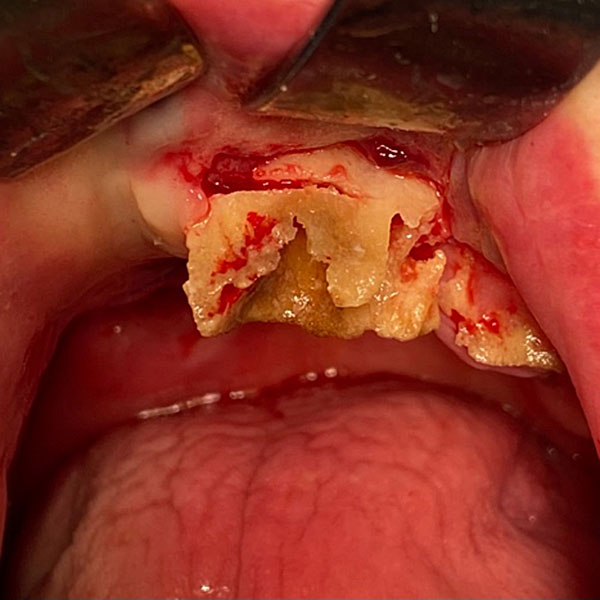
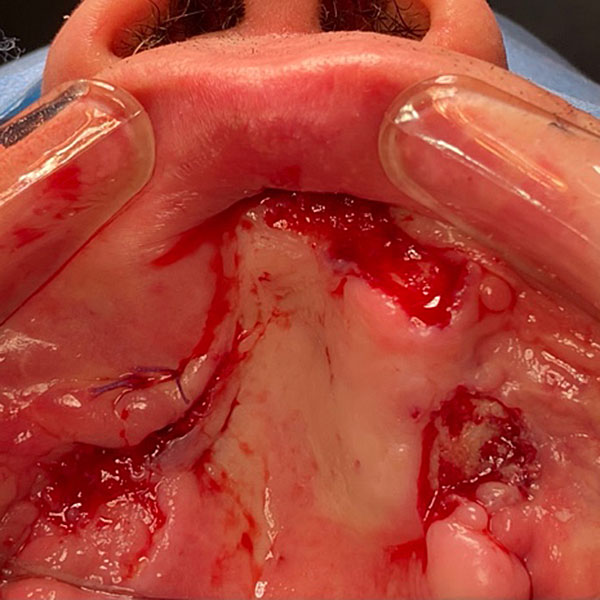
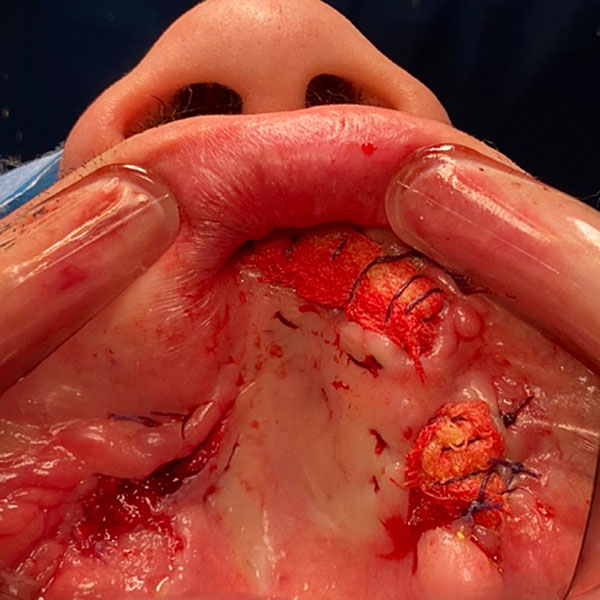
13 декабря 2023 проведена остеонекрэктомия. Удалены ранее установленные микро-винты и микро-пластины фиксирующие бугор верхней челюсти справа. При помощи ультразвукового хирургического аппарата произведено удаление нежизнеспособных участков верхней челюсти. На образовавшиеся костные раны уложены турунды пропитанные йодоформом. Последние подшиты к слизистой оболочки полости рта (рис. 10).
 |
 |
|---|---|
| A | B |
 |
 |
| C | D |
Рисунок 10. Остеонекрэктомия на верхней челюсти A ; B ; С ; D.
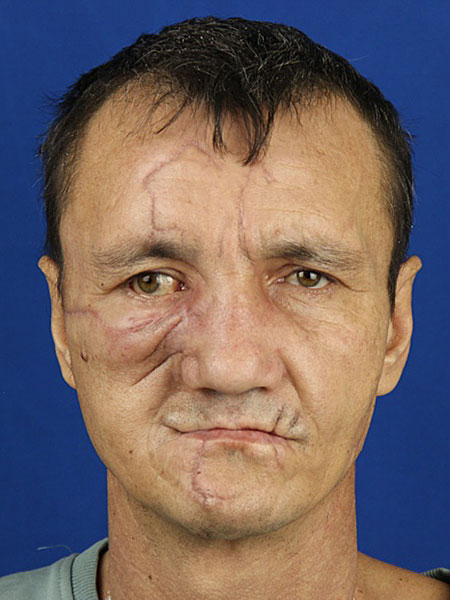
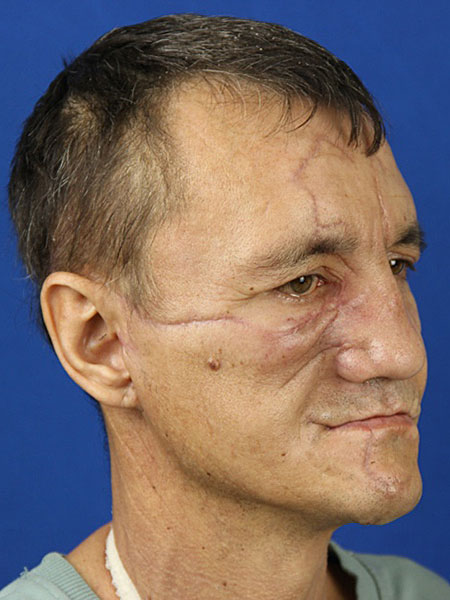
В дальнейшем планируется реабилитация пациента путем пересадки малоберцового трансплантата в область верхней челюсти. (рис. 11)
 |
 |
|---|---|
| A | B |
Рисунок 11. Лицо пациента спустя 2,5 месяца: A ; B.
Заключение
Множественные повреждения лицевого отдела черепа приводят к созданию больших раневых ворот для инфекции, а также усложняют визуальную оценку объема повреждений и доступ для проведения вмешательств под наркозом.
Комплексный подход к лечению костных и мягкотканных дефектов в значительной степени сокращают сроки реабилитации пациента, повышают качество жизни.
| © E-Stomatology, Все права защищены 2001 - 2026 | |
| Информация на этом сайте предназначена для профессионалов: врачей, ассистентов, зубных техников, гигиенистов |